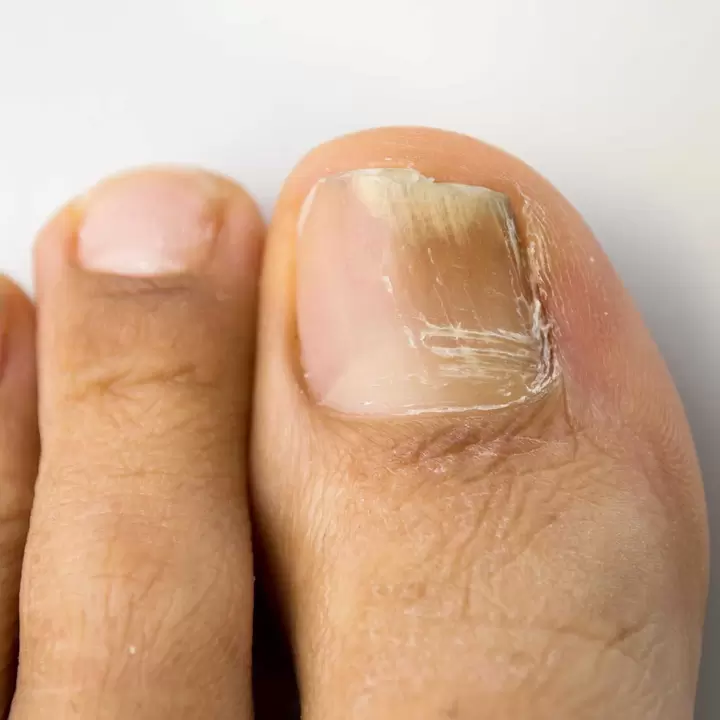
A köröm onychomycosisa gombás jellegű fertőző betegség. Penész- vagy élesztőgombák, vagy dermatofiták okozzák. Emiatt a körömlemez deformálódik és fehér-sárga színt kap. A patológia gyakori az érett és idős betegek körében, 60-65 év után. Minél idősebb egy személy, annál nagyobb az esélye az onychomycosis kialakulásának. Ennek oka a körömlemez alacsony növekedési üteme, a körömágy trofikus folyamatainak megzavarása és az angiopátia - érrendszeri patológiák. A férfiak kétszer-háromszor gyakrabban szenvednek gombás fertőzést, mint a nők. A gombás fertőzés elsősorban a lábujjakat érinti, de ritka esetekben a kezet is. Az onychomycosis kellemetlen kozmetikai hiba, és számos szövődményt okozhat, például gangrénát, diabéteszes lábfejet és az alsó végtagok váladékát.
- A betegség egyéb nevei:köröm gomba.
- Főbb tünetek:a lemez árnyalatának megváltozása, fehéres foltok megjelenése rajta, a lemez elválasztása az ágytól, a köröm homorúsága, a körömlemez roncsolódása és felpuhulása, lyukak és barázdák a felületen, a körömredő gyulladása, a meder megvastagodása.
- A kezelést a következők végzik:bőrgyógyász.
A fejlesztés okai
Leggyakrabban a fertőzés a körömgombás beteggel való közvetlen érintkezés útján (vagy közös háztartási cikkek, cipők vagy higiéniai cikkek használatával) történik. A nyilvános zuhanyzókban, öltözőkben, fürdőkben, szaunákban és fitneszklubokban (vagyis ott, ahol az emberek leggyakrabban mezítláb járnak) nagy a fertőzésveszély.
Általános szabály, hogy a fertőzés könnyen behatol a bőr legkisebb traumáján - az ujjak közötti redők repedésein, bőrkeményedéseken, horzsolásokon, horzsolásokon keresztül.
A láb onychomycosisának kialakulásának valószínűsége nagyobb, ha a beteg egyidejű betegségekben szenved:
- endokrin rendellenességek(1-es vagy 2-es típusú cukorbetegség, túlsúly, elhízás, hypothyreosis, hyperthyreosis);
- a végtagok érrendszeri patológiái- krónikus vénás elégtelenség vagy limfosztázis;
- immunrendszeri rendellenességek, különösen a HIV-fertőzés.
Az onychomycosis gyakran antibakteriális gyógyszerek, kortikoszteroidok és citosztatikumok hosszú távú alkalmazása miatt alakul ki. A bevitel miatt romlik a vérkeringés, gyengülnek a természetes immunerők - ez másodlagos fertőzés megnyilvánulásához vezet.
Kockázati tényezők
Az onychomycosis kialakulása nagymértékben függ az életkortól, a nemtől, a tevékenység típusától, valamint a személy életkörülményeitől.
- Kor.Gyermekeknél a gomba előfordulása 3%, míg középkorúaknál és időseknél eléri az 50%-ot.
- Padló.A férfiak érzékenyebbek a fertőzésekre, ugyanakkor ritkábban fordulnak orvoshoz, mint a nők (ennek megfelelően betegségük gyakrabban halad előrehaladott stádiumba).
- Közösségi feltételek.A körömgomba gyakoribb a nagyvárosok lakossága körében, mint a falvak és falvak lakossága körében.
- Foglalkozása.A körömlemez gombás fertőzései gyakrabban fordulnak elő ipari termelésben dolgozóknál és nehéz körülmények között - káros gázok, por, gőz, agresszív vegyszerek, ionizáló sugárzás felhalmozódása. Veszélyezettek az egészségügyi intézményekben, masszázsszalonokban, fürdőkben, zuhanyzókban, szaunákban, pihenőházakban dolgozók. A betegség kialakulásának valószínűsége a profi sportolók körében is nagyobb.
Patogenezis
A köröm gombás betegségeit mintegy 50 gombafaj okozza. Három fő csoportra oszthatók:
- Dermatofiták (dermatomycetes).A fertőzés leggyakoribb oka. A fő kórokozók közé tartozik a Trichophyton rubrum, a T. mentagrohytes és az Epidermophyton floccozum. A dermatofiták által okozott fertőzést dermatofita onychomycosisnak nevezik.
- Élesztőszerű gomba.A Candida nemzetség kórokozói, a fertőzéses esetek körülbelül 10% -át teszik ki.
- Formák(Aspergillus, Fusarium).
A gomba tünetei és a kezelés további megközelítése a kórokozó típusától függ.
Tekintsük a betegség kialakulásának mechanizmusát a dermatomycetes segítségével, mivel ezek teszik ki az esetek többségét. Ezek a gombák hozzájárulnak a körömlemez keratinjának pusztulásához. Először a dermatofiták a láb területén érintik a bőrt, később a fertőzés átterjed a körömágyra és a fennsíkra.
A gombák különböző módon hatolnak be a szövetekbe:
- a köröm alatti mélyedésen keresztül, a szabad széltől;
- a lemez hátoldalán keresztül;
- a proximális periungual redőn keresztül.
Attól függően, hogy a fertőzés hogyan hatolt be a körömbe, a következő behatolási módokat különböztetjük meg:
- Distális subungualis.A dermatofiták általában a körömlemez szabad szélén keresztül jutnak be a köröm mély rétegeibe. Kulcsfontosságú patológiás változások következnek be a körömágyban. Ott megindul a felgyorsult sejtnövekedés és kialakul a subungualis keratosis. A körömlemez szélén a stratum corneum megvastagszik, aminek következtében könnyen szétválhat. Közvetlenül a körömágyból a fertőzés tovább terjed, proximális irányban. Megkezdődik a lemez lassú pusztulása.
- Felülete fehér.De egyenetlen fehéres foltok képződnek a körömlemez felső rétegén, és idővel az egész lemez érintett. A köröm nagyobb és vastagabb lesz, összeomlik és szürkésbarna árnyalatot kap. A mátrix és a hám azonban megmarad, és a gyulladásos folyamat is hiányzik.
- Proximális subungualis.Ebben az esetben a fertőzés a bőrről és a környező bordákról a lemezre, majd magára a mátrixra terjed. A lyuk és a subungual ágy területén jellegzetes foltok képződnek, de gyulladás nincs.
- Teljes, amelyben az egész köröm károsodik. A gerinc proximális részei elpusztulnak vagy megvastagodnak. Ezt követően a körömlemez növekedése leáll.
Mi okozza a köröm fertőzését:
- a körömlemez mechanikai sérülése;
- a kéz vagy a láb gyakori érintkezése vízzel, háztartási vegyszerekkel és koncentrált mosószerekkel;
- kényelmetlen cipő és szintetikus zokni viselése;
- a láb fokozott izzadása;
- veleszületett és szerzett deformitások.
Az onychomycosis osztályozása
A hazai besorolás szerint háromféle körömgomba létezik:
- Normotróf.Ez a körömgomba kezdeti szakasza. A lemez árnyalata megváltozik, miközben megőrzi eredeti integritását és formáját. Belül apró foltok és sárgás csíkok képződnek.
- Hipertrófiás típus.A körömlemez észrevehetően vastagabbá válik és nő, ezért a betegek subunguális hyperkeratosist diagnosztizálnak. Maga a köröm elsápad, elveszíti fényét és észrevehetően deformálódik. Egyenetlenségek jelennek meg a lemez szabad szélén. Ebben az esetben is gyulladás alakul ki, és a betegek fájdalmat tapasztalnak járás közben és szűk cipőben.
- Onycholyticus típus.A körömlemez elvékonyodik és leválik az ágyról, míg maga a köröm fénytelenné válik és szürkésbarna színt kap. A lemez felületén üregek keletkeznek.
Az elváltozás fokozatosan alakul ki: először sárga, szürkésfehér foltok jelennek meg, a körömlemez megvastagodik. Eleinte nincs fájdalom. Később, amikor a lábkörmök elkezdenek megvastagodni és morzsolódnak, a körömlemez eltávolodik az ágytól, és jelentős kényelmetlenség lép fel.
Veszély
A köröm gombás fertőzése „bejárati kapuvá" válik más fertőzések, például erysipela behatolásához. Ezenkívül a láb fertőzése átterjedhet a kézre, ami önmagában is kellemetlen kozmetikai hiba. Ugyanakkor a körömgombát nem lehet álcázni: a kiterjesztett körmök és a lakk csak súlyosbítja a helyzetet, „üvegházhatást" hozva létre a lemez számára. Ilyen körülmények között a gomba még erősebben kezd el terjedni.
A betegség veszélye, hogy a gombás fertőzés magától és kezelés nélkül nem múlik el. Éppen ellenkezőleg, tovább halad, és a test különböző részeire terjed. Például jellegzetes hámlás és viszketés jelentkezik az ágyékban, a fejben és a combban.
Hosszan tartó és kezeletlen onychomycosis esetén megnő a diabéteszes láb kialakulásának valószínűsége, amelyben trofikus fekélyek jelennek meg a lábakon. Fennáll a gangréna kialakulásának veszélye, ha a betegnek cukorbetegsége vagy az alsó végtagok érrendszeri patológiái vannak.
Az immunhiány bármely formája esetén a fertőzés átterjedhet a bőrre, és allergiás kiütéseket vagy hámlást okozhat.
Diagnosztika
A bőrgyógyász részt vesz a gombás fertőzések azonosításában, kezelésében és megelőzésében. Ha észreveszi a körömgomba jellegzetes tüneteit, első dolga, hogy időpontot kérjen szakemberhez.
Mikor kell orvoshoz fordulni:
- a körömlemez deformálódott vagy túl vékony;
- fehér foltok jelentek meg a körmök alatt;
- a köröm megsemmisül, összeomlik vagy hámlik;
- sárga folt a körömön;
- a körömfelület színe szürkére, barnára, sárgásra változott, néha fekete vagy zöld árnyalattal.
Az orvos vizuálisan felméri a körömlemez és az ágy, a bőr és a nyálkahártyák állapotát. Majd dermatoszkópiát végez, azaz többszörös nagyítással megvizsgálja az érintett területet. A módszer lehetővé teszi a körömlemez felületi színének és szerkezetének értékelését, valamint a köröm és a lágyrészek legkisebb változásainak rögzítését. A dermatoszkópia segítségével pontosan meghatározható a gombás körömbetegség mélysége és a diagnózis felállítható.
A bőrgyógyász anamnézist gyűjt, és megkérdezi a krónikus betegségekről, az Ön által szedett gyógyszerekről, az életmódról és az étrendről.
Az onychomycosis diagnózisának tisztázása érdekében további vizsgálatokra lehet szükség. Néha konzultációra van szükség a kapcsolódó szakemberekkel - dermatovenerológus, endokrinológus, allergológus és mások.
Laboratóriumi kutatás
A legpontosabb laboratóriumi módszer általában a bioanyag mikroszkópos és kulturális vizsgálatát alkalmazza. A mikroszkópos módszer egy speciális KOH-tesztet foglal magában. Ilyenkor mintát veszünk a körömlemezből, káliumoldatba helyezzük a keratin elpusztítására, majd fénymikroszkóp alatt megvizsgáljuk a kész bioanyagot. A mikroszkópia lehetővé teszi a fertőzés természetének tanulmányozását, a gomba jelenlétének megerősítését vagy kizárását.
A kórokozó típusa tenyésztési módszerrel határozható meg. Ebben az esetben a bioanyagot speciális táptalajra vetik, majd termesztik. Két-három hét elteltével megfejtheti az eredményt, és azonosíthatja a termesztett kultúra típusát. A tenyésztési módszer érzékenysége azonban nem haladja meg az 50%-ot.
A biopsziás módszert kevésbé használják. Munkaigényesebb, de nagyon érzékeny, és 100%-os valószínűséggel kiderítheti, hogy van-e gombás fertőzés. Vékony szikével magát a körmöt és az ágyat kivágjuk. Az eljárás érzéstelenítés alatt történik. A kapott bioanyagot formaldehid oldatba küldik, majd a laboratóriumban szövettani elemzést végeznek. Ennek a módszernek az a hátránya, hogy nem teszi lehetővé a kórokozó típusának pontos meghatározását.
Ezenkívül onychomycosis esetén további vizsgálatokra lehet szükség. Például az orvosok azt tanácsolják, hogy ellenőrizze a máj és a vese működését: biokémiai elemzést és vírusos hepatitis vizsgálatát.
Kezelés
A diagnózis után az orvos kezelési tervet ír elő. Általában többféle módszert alkalmaznak:
- Helyi terápia.Ebben az esetben az antimikotikus szert a megváltozott köröm vagy a körömkörüli bordák felületére alkalmazzák. Ennek a megközelítésnek a hátránya, hogy a gyógyszer nem mindig jut el a patológia forrásáig, mert a gomba a mélyebb rétegeket is érintheti. Ezért, amikor a fertőzés behatol a körömágyba és teljes körömgomba, a helyi külső készítmények hatástalanok lehetnek. A terápia csak a betegség felületes fehér és disztális-laterális formájára hatásos, ha a lemez legfeljebb egyharmada érintett. A körömgomba ellen a leghatékonyabb szerek közé tartoznak a keratolitikus kenőcsök/gélek/krémek vagy tapaszok, tejsav-, benzoe- vagy szalicilsavas lakkok. A gombaellenes szerek eltávolítják a köröm érintett részét és elősegítik a környező szövetek gyógyulását.
- Szisztémás terápia.Ez egy hatékonyabb megközelítés, amely az esetek 80-90% -ában lehetővé teszi a gombás fertőzés teljes megszabadulását. Ebben az esetben a tabletták hatóanyaga a véren keresztül bejut a körömlemezbe. A szisztémás gyógyszerek akkor is hatnak, ha a gombás fertőzés érintette a körömágyat és a körömmátrixot. A körömgomba elleni gyógyszer jellemzően elhúzódó hatású, és még a használat befejezése után is hat, mivel a gyógyszer nagy koncentrációja a köröm területén marad. A kezelést tanfolyamokon végzik, az időzítés és a kezelési rend a betegség stádiumától függ. Az ilyen típusú terápia hátránya a gyógyszerek mellékhatásainak kockázata. Ezenkívül a szisztémás terápiának számos ellenjavallata van: túlérzékenység a gyógyszerekkel szemben, májelégtelenség, veseelégtelenség, terhesség, szoptatás.
A kombinált módszerrel külső szereket és szisztémás gyógyszereket egyidejűleg alkalmaznak. A terápia a leghatékonyabb, és lehetővé teszi a kezelés teljes időtartamának csökkentését.
Ha a beteg egyidejű betegségekben szenved, korrekciós terápiát végeznek. Ilyen patológiák közé tartozik a cukorbetegség, az endokrin rendellenességek és a varikózus vénák.
A terápia eredményeire vonatkozó követelmények:
- a gombás fertőzés vizuális megnyilvánulásainak hiánya a bőrön és a körömlemezen;
- gomba hiánya a mikroszkópos elemzés eredményei szerint.
Hat héttel (kézgomba esetén) vagy 2, 5 hónappal (láb onychomycosis esetén) a terápia megkezdése után a laboratóriumi vizsgálatokat megismétlik. Ha nincs kezelési eredmény és nincs pozitív dinamika, az orvos megváltoztatja az adagolási rendet, vagy más csoportokból származó gyógyszereket ad hozzá.
Ha az onychomycosis a körömlemez deformációjához vagy teljes károsodásához vezetett, műtéti kezelésre lehet szükség. Ez magában foglalja az érintett köröm teljes vagy részleges eltávolítását. A manipulációkat helyi érzéstelenítésben hajtják végre, és rövid gyógyulási időszakkal rendelkeznek. Az eljárás után az orvosok antiszeptikumok és antimikotikus külső készítmények használatát javasolják. Időnként fizioterápiás eljárásokat írnak elő a javallatok szerint.
Megelőzés
Az onychomycosis elsődleges megelőzése magában foglalja a személyes higiénia betartását és a láb bőrének gondos ápolását. A legfontosabb a mikrokárosodások, horzsolások és a túlzott izzadás megelőzése. Sérülések és magas páratartalom esetén sokkal nagyobb a gombás fertőzés további terjedésének valószínűsége.
A bőrgyógyászok a következő ajánlásokat javasolják a gombásodás megelőzésére:
- Ügyeljen a köröm higiéniájára.Naponta cserélje zokniját és harisnyanadrágját, nyilvános helyeken való látogatás után mossa meg a lábát. Csak saját manikűr és pedikűr kelléket használjon, mivel a fertőzés gyakran a fertőzöttek eszközein keresztül terjed.
- Használjon egyéni cipőt, ne viselje mások mögött.Ne járjon mezítláb nyilvános helyeken - uszodákban, zuhanyzókban és edzőtermek öltözőiben (bárhol, ahol fennáll a gombás fertőzés veszélye). Jobb, ha gumi papucsot vagy papucsot viszel magaddal. A nyilvános terek látogatása után kezelje lábát helyi gombaellenes szerekkel.
- Kerülje el, hogy lábait folyamatosan nedvesen tartsa.Az „üvegházhatás" szintetikus anyagokból készült cipőket, valamint túl szűk és nem megfelelő méretű cipőket hoz létre. Ha a lába gyakran izzad, cserélje ki a zoknit naponta vagy akár többször is. Ha nedves lesz a lába, jobb, ha lecseréli a zoknit, és megfelelően szárítja meg a cipőt. Ha szükséges, használhat izzadásgátlót a lábához.
A másodlagos megelőzés magában foglalja a cipők vagy kesztyűk fertőtlenítését (ha az elváltozás a kezet érinti). Ehhez antiszeptikus alkoholos oldatot használnak. A fertőtlenítést a kezelés kezdetén és a teljes időtartam alatt el kell végezni.
Ha bármilyen károsodást szenved a körömlemezén, azonnal forduljon orvoshoz a fertőzés megelőzése érdekében.
Előrejelzés
A körömlemez gombás fertőzésének kezdeti jelei esetén a legjobb, ha bőrgyógyászhoz fordul. Minél hamarabb kezdik meg az antimikotikus terápiát, annál nagyobb az esély a betegség gyógyítására és a sérült lemez helyreállítására.
Ha nem tesznek időben intézkedéseket, az elváltozás teljes formává válhat, és lefedheti a teljes körömlemezt. Ebben az esetben az onychomycosis kezelése tovább tart, de az orvosi utasítások gondos betartásával a beteg biztonságosan felépül.
Válaszok a gyakran ismételt kérdésekre
Hogyan lehet megszabadulni a gombától a körmökön otthon?
Ha a betegség jellegzetes jeleit észleli (köröm leválása, fekete lábköröm, megváltozott körömlemez stb. ), érdemes minél előbb bőrgyógyászhoz fordulni. Tapasztalt orvos megvizsgálja az elváltozást, és hatékony szereket ajánl a körömgomba ellen. Így nem vesztegeti a drága időt, mert a népi jogorvoslatok gyakran hatástalannak bizonyulnak.
Gyakran ecet-, szóda-, jód-, celandin- vagy gyógynövény-infúziókat használnak körömgomba kezelésére. Ezek a jogorvoslatok azonban csak a felületes problémát tudják megoldani. Ha a gomba már behatolt a körömágyba és a mátrixba, a hagyományos módszerek haszontalanok lesznek. Éppen ellenkezőleg, gyakran gyulladást váltanak ki, és irritálják a lágy szöveteket. Ennek eredményeként mikrotraumák jelennek meg, amelyek súlyosbíthatják a betegség lefolyását és másodlagos fertőzéseket provokálhatnak.
Kaphat-e tőlem kéz- vagy lábgombát a háztartásom?
Ha betartja a személyes higiénia egyszerű szabályait, minimális a gombafertőzés esélye. Ugyanis:
- gyakrabban tisztítsa meg a házat;
- csak saját törölközőt, zoknit, harisnyát, cipőt használjon;
- viseljen zárt beltéri cipőt, és ne ossza meg senkivel;
- Az ágyneműt és a zoknit magas hőmérsékleten mossa, majd vasalja gőzzel.
Ha egy családban több embernél diagnosztizálnak körömkárosodást, akkor mindegyiküket gombaellenes kezelésen kell átesni.
Befesthetem a körmeimet dekorlakkkal, vagy zselés bevonatot készíthetek körömgomba kezelése közben?
A terápia során nem tanácsos manikűrözni, mert ez súlyosbíthatja a gombás fertőzés terjedését.
Lehetséges teljesen gyógyítani a körömgombát?
A betegség teljesen gyógyítható, de a terápia hosszadalmas lehet a visszaesések miatt. A visszaesés a következő esetekben fordul elő:
- ha a beteg figyelmen kívül hagyja a szakorvos előírásait;
- a tanfolyam időtartamát hibásan számolták ki;
- vannak további kockázati tényezők - diabetes mellitus, alsó végtagok vénás elégtelensége, szakmai vagy sporttevékenység.
Fennáll a kiújulás veszélye gombás fertőzés esetén?
A gomba másodlagos terjedése előfordul, de rendkívül ritka. Újbóli fertőzés csak az esetek 10%-ában lehetséges. Szakorvos felügyelete mellett történő időben történő kezeléssel azonban minimális a fertőzés esélye.


























